¿Por qué respiramos? Porque necesitamos oxigeno —O2— para nuestro organismo que junto a la —Glucosa —genera ATP (Adenosin Trifosfato)— es decir, Energía. Por cierto también se genera CO2 que eliminamos principalmente en la espiración (o por vía renal). Este sería el funcionamiento del modelo reducido del ciclo de Krebs —es una ironía, por supuesto—.
El oxígeno lo encontramos en el aire atmosférico, ejerciendo una presión parcial —a nivel del mar, la presión atmosférica global es de 760 mmHg, por ejemplo en las playas de Valencia, Spain—.
Ya sabemos que necesitamos O2 (1), sabemos dónde está (2) ahora debemos conocer cómo lo introducimos en nuestro organismo (3).
Todas estas preguntas nos las ha planteado Diego Jiménez López, profesor del Máster de Especialización en Cuidados de Enfermería de la Universidad CEU Cardenal Herrera en su Módulo Urgencias, Emergencias Y Catástrofes. El profesor Diego Jiménez utilizó la modalidad de clase magistral, hizo participar a los alumnos y trabajaron finalmente diferentes casos clínicos con Simuladores de Ventilación Mecánica.
La inspiración es activa frente a la espiración que es pasiva. La respiración fisiológica se realiza a presión negativa, es decir, necesitamos tener un espacio pleural sin aire para que los pulmones puedan expandirse sin problemas.
A diferencia de la respiración fisiológica, la ventilación mecánica (VM) es a presión positiva. Podríamos decir que es “anti-fisiológica”
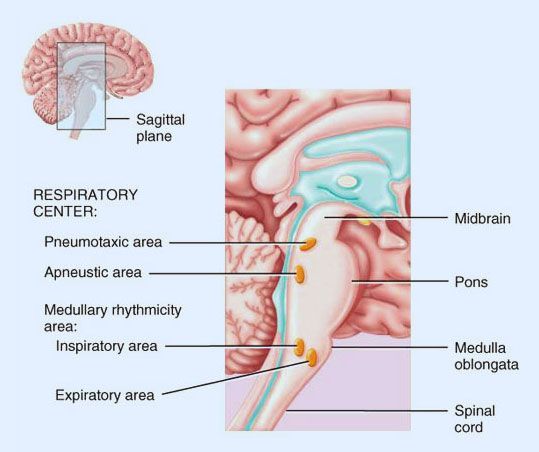
El bulbo respiratorio es el que regula la frecuencia respiratoria (FR) y la cantidad de volumen de aire a introducir en el pulmón. Ambos valores están condicionados, entre otros aspectos, por la información que el hipotálamo recibe de los baro-receptores y los quimio-receptores que se sitúan en diferentes partes de nuestro organismo.
Uno de los parámetros que siempre aparece en los ventiladores mecánicos es el de volumen minuto, que es el resultado de multiplicar la FR por el volumen corriente (también denominado volumen Tidal o volumen de una inspiración).
Volumen minuto = volumen corriente x frecuencia respiratoria
En la ventilación mecánica interviene:
- Un paciente.
- Una interfase (tubos)
- Un respirador.
Así pues, la VM podría definirse como:
“La interrelación de una máquina con un paciente: el respirador ejerce sobre un volumen de gas (aire medicinal), una presión contra una resistencia y a una determinada velocidad (flujo).
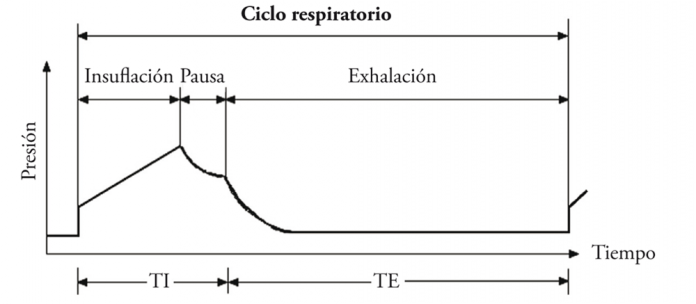
Curva de Presión / Tiempo. Fases
1/ Inspiración.
2/ Presión pico: presión máxima inspiratoria.
3/ Pausa. Redistribución del gas.
4/ presión meseta/Plateau.
5/ Espiración.
6/ Valor 0 o valor de PEEP (presión positiva al final de la espiración).
“La presión pico es la que se ejerce para vencer las resistencia de las vías (generada por los tubos/mangueras, el TET, tráquea, bronquios y bronquiolos).”
“La presión Meseta o Plateau se genera por alteraciones del parénquima pulmonar.”
- Podríamos decir, a efectos de competencias, que la valoración de la presión pico es competencia de las/los enfermeras/os ya que un aumento de este valor puede ser debido al aumento de las secreciones, acodamientos de las mangueras/tubos, obstrucción del TET (por ejemplo mordedura del mismo), etc.
- Sin embargo, cuando es la presión Meseta/Plateau la alterada es el médico el que tiene que valorar el problema ya que puede ser debido a la aparición de un distrés respiratorio, neumonía, etc. Y será necesario establecer un tratamiento específico.
El control de presiones tiene como objetivo la protección del alvéolo, así pues la presión debe de estar por debajo de 30 ccH2 (presión alveolar) lo que equivale a una presión pico menor de 45 ccH2 y una presión meseta menor de 35 ccH2 .
Objetivo
Presión Pico < 45 ccH2
Presión Plateau < 35 ccH2

Las indicaciones de la VM son numerosas y también los criterios para decidir si se aplica y cómo se aplica. Se podría afirmar que la VM se realiza para “ganar tiempo” y si es posible “mejorar/manejar al paciente”. Sin duda, la ventilación a presión positiva no es buena, es iatrogénica.
Parámetros del respirador
- Fracción inspiratoria de O2. Concentración de O2 que tiene el aire. Corresponde al 21% 0 también al 0.21.
- Volumen corriente / Volumen Tidal. Volumen de aire en cada inspiración Aproximadamente corresponde a 6-8 ml/Kg. Por tanto es necesario saber cuánto pesa el paciente.
- FR. Frecuencia respiratoria. 10-15 respiraciones/minuto.
- Volumen minuto. Resultado de multiplicar el volumen corriente por la FR. Tanto el volumen corriente como la FR se adaptará según el estado del parénquima pulmonar. Por ejemplo, en un pulmón “rígido” se podría utilizar FR alta pero bajo volumen corriente, ya que necesitamos generar un adecuado volumen minuto pero el pulmón no nos lo permite.
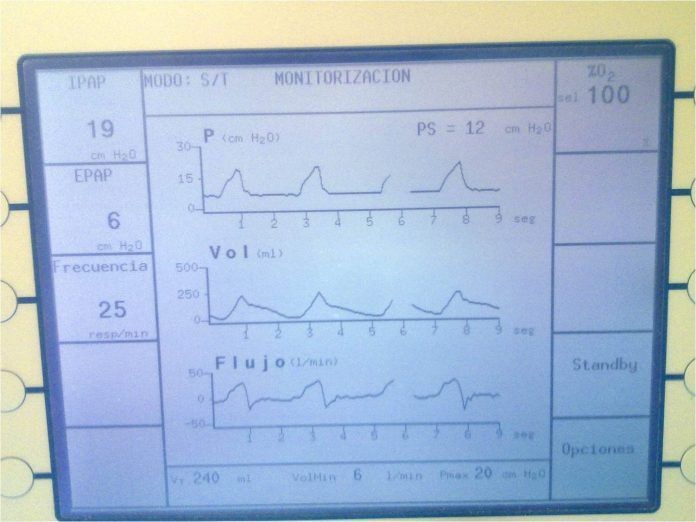
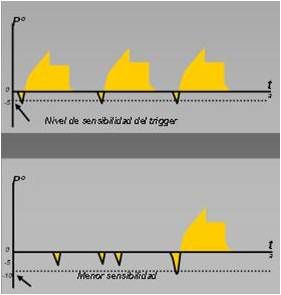
- Trigger. Sensibilidad del respirador para detectar cuando el paciente realiza el esfuerzo respiratorio. Entonces la máquina le ayuda.
- PEEP. Presión espiratoria al final de la espiración. Objetivo: que no se colapse el pulmón y aumentar la capacidad residual pulmonar.
- Relación I:E. 1:2
- Tiempo de apnea. Tiempo que el paciente está sin respirar. Alarma. Entre 15-20 segundos.
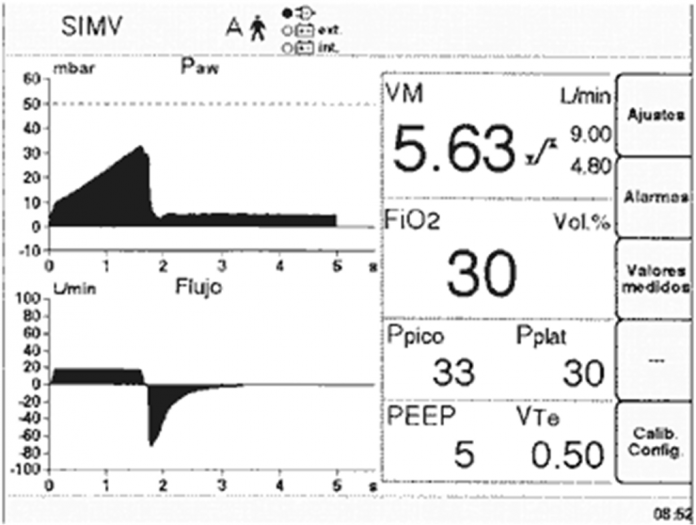
Modos ventilatorios
Se podría definir como la combinación de los parámetros anteriormente definidos según la situación clínica del paciente.
A valorar la situación del centro respiratorio y la capacidad pulmonar.
Un enfoque,
1/ Espontánea. Si el paciente respirar solo.
2/ Controlada. El respirador controla todo.
3/ Asistida. El paciente respira y contribuye con el respirador.
4/ Mixta. Asistida + Controlada. Si el paciente hace una apnea, el ventilador se activa.
Otro enfoque,
Modos ventilatorios totales
- Volumen control. Por volumen. Frecuente en adultos. Se utiliza frecuentemente cuando no conocemos al paciente (su situación pulmonar). 24-72 horas. Las/los enfermeras/os debemos controlar las presiones pico y meseta, y valorar la interacción del paciente con la máquina, pues debe de estar plenamente adaptado.
- Presión control. Por presión. Frecuente en niños. Tiene el inconveniente de que si cambia el estado del parénquima pulmonar, la presión se alcanza antes y por tanto menos volumen se alcanza.
Modos ventilatorios parciales (hay colaboración del paciente)
- Ventilación intermitente mandatoria sincronizada (inicialmente era IMV y se crea la SIMV para que no coincida la fase mandatoria con la espontánea)
- PS. Presión soporte. Presión positiva (diferente) a la inspiración (IPAP) y a la espiración (EPAP). La PS = IPAP – EPAP. A valorar el concepto de BIPAP.
- CPAP. Presión sub-atmosférica. Presión positiva en todo el ciclo.