Aspectos más relevantes de la actualización basada en la evidencia científica (evaluación trasparente y consensuada) realizadas por el International Liaison Committee (ILCOR) para el European Resuscitation Council sobre Soporte Vital Básico y Avanzado.
La evaluación y calificación de la evidencia se realizó acorde con la metodología desarrollada por GRADE: la calidad de la evidencia oscila entre alta, moderada, baja y muy baja.
Soporte Vital Básico (SVB)
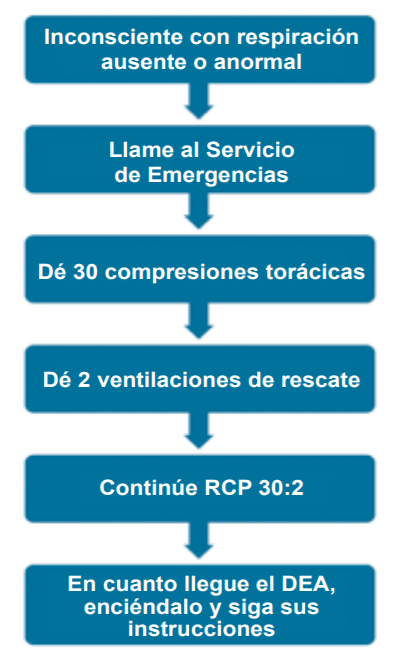
Con relación a la alerta: se debe de alertar inmediatamente a los servicios de Emergencias Médica (SEM) ante una persona que esté inconsciente y con una respiración ausente o anormal. Si el reanimador está sólo y dispone de un teléfono móvil, pondrá el “manos libres” e iniciará la reanimación cardiopulmonar (RCP) asistido por el Coordinador del Centro de Información y Coordinación de Urgencias (CICU). Si está sólo y no dispone de móvil, deberá dejar a la víctima para alertar al SEM antes de iniciar la RCP.
Con relación al reconocimiento de la parada cardiaca se enfatiza que, ante un paciente que no responda a estímulos y con respiración ausente o anormal, una respiración lenta y dificultosa (agónica) debe de considerarse un signo de parada cardiaca.
La posición de recuperación (antes denominada posición lateral de seguridad) sólo se utilizará en adultos con un nivel de respuesta reducido debido a la enfermedad médica o a un traumatismo no físico: por tanto, personas que no cumplan los criterios para ser ventilados o iniciar el masaje cardiaco externo.
La evidencia nos informa de que el tratamiento de la Obstrucción de Vía Aérea por Cuerpo Extraño (OVACE) sigue siendo el mismo. Tres casos: paciente consciente con obstrucción parcial de la vía aérea (animarle a toser), paciente consciente con obstrucción total de la vía aérea (5 golpes entre los omóplatos con la palma de la mano, seguidas de 5 compresiones abdominales) y paciente inconsciente con obstrucción total de la vía aérea (iniciar RCP).
Masaje cardiaco externo: compresiones torácicas: iniciarlas lo antes posible, en el centro del pecho, con una profundidad de al menos 5 cm. pero no más de 6, a un ritmo de 100-120 por minuto, dejando que el tórax se reexpanda y realizando el masaje sobre una superficie dura. Se enfatiza el realizar las compresiones lo antes posible.
Con relación a las ventilaciones, se realizarán si el reanimador lego está capacitado. En caso negativo realizará solamente compresiones torácicas.
Los DESA deben de estar ubicados con una buena señalización: se seguirá realizando RCP mientras se colocan los electrodos y se carga el DESA. Tras la descarga se deberá realizar de nuevo 2 minutos de RCP. A los 2 minutos, de nuevo el DESA procederá al análisis del ritmo.
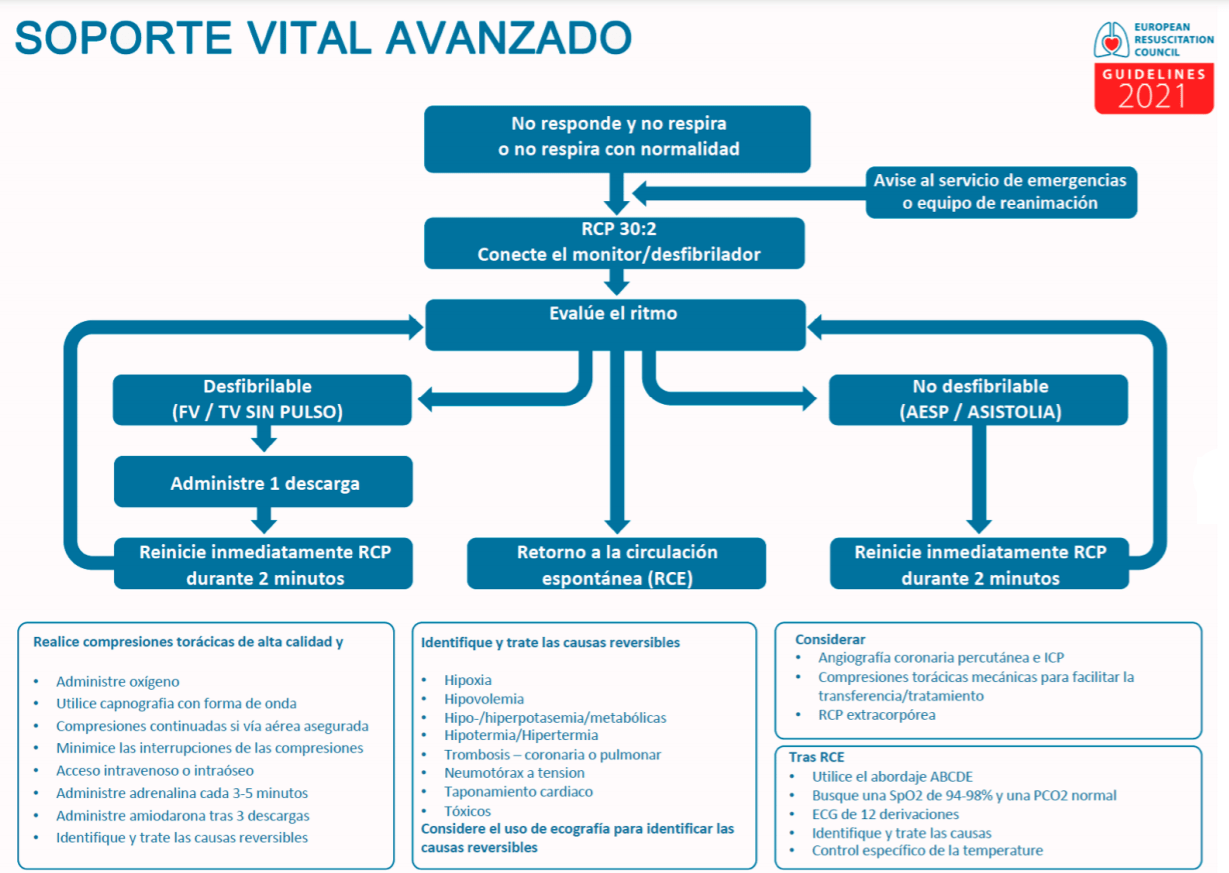
Soporte Vital Avanzado (SVA)
No se evidencia cambios importantes en el SVA en las nuevas recomendaciones.
Se enfatiza el valorar signos premonitorios de cara a evitar la parada cardiorrespiratoria.
Prioritario las compresiones torácicas (evitando las interrupciones), y la utilización de la desfibrilación precoz.
El manejo de la vía aérea irá de menos a más complejo, dependiendo de la habilidad/seguridad del reanimador.
Vasopresores. La adrenalina se administrará lo antes posible (ritmo no desfibrilable), en la fibrilación ventricular refractaria, tras tres intentos de desfibrilación (ritmo desfibrilable) y cada 3-5 minutos en la reanimación.
Antiarrítmicos. La amiodarona se administrará tras la tercera descarga en la FV y TVSP refractaria (300 mg IV bolo y 900 mg en perfusión para 24 horas).
Fluidos. Se administrarán en el caso de sospecha de hipovolemia.
La ecografía se utilizará si el reanimador es experto en su utilización e interpretación (diagnóstico en la peri parada).
Acceso vascular: prioriza el acceso venoso, dejando el intraóseo cuando no es posible o factible el primero.
Se enfatiza la prevención de la parada prehospitalaria y hospitalaria: sistemas de puntuación de alerta precoz, formación del personal, herramientas de comunicación efectivas, entre otras.
En la prevención de la parada prehospitalaria se debe investigar síntomas como: síncope, palpitaciones, disnea repentina, ya que podrían estar relacionadas con arritmias. Arritmias peri parada: valoración de la propia arritmia (ECG) y situación clínica del paciente (estable vs inestable). Shock (hipotensión arterial con PAM <90 mmHg), síncope (por reducción del flujo sanguíneo cerebral), insuficiencia cardiaca (edema pulmonar en el caso de fallo en el ventrículo izquierdo, o presión venosa alta en caso de fallo en el ventrículo derecho), isquemia miocárdica con dolor o sin dolor (isquemia silente).
Taquicardias. En el paciente inestable, el tratamiento de elección es la cardioversión sincronizada. Para la FA una única descarga a máxima energía. Para el Flutter auricular y la TSV descarga inicial de 70 a 120 Julios, el resto considerar aumentos graduales de energía. Para la TV descarga inicial de 120 a 150 Julios, el resto considerar aumentos graduales de energía (si no revierte se considerará la administración de 300 mg de amiodarona en 10-20 minutos, seguido de 900 mg en 24 horas: este tratamiento farmacológico se podrá utilizar también en la TV en paciente estable).
Bradicardias. En la bradicardia inestable se podrá administra 0.5 mg de atropina hasta un máximo de 3 mg cada 3-5 minutos. En el caso de que no sea efectiva, se utilizan fármacos de segunda línea como la isoprenalina y la adrenalina. La aminofilina se reservará para la bradicardia por infarto inferior, y el glucagón en el caso de intoxicación por betabloqueantes o calcioantagonistas. La colocación de un marcapasos se reservará para la situación de bradicardia retractaría a fármacos (mientras se prepara el marcapasos es posible realizar puño percusión).
Desfibrilación en el hospital
Se deberá realizar RCP mientras llega el desfibrilador, y desfibrilar lo antes posible (idealmente < 3 minutos). No hay que interrumpir el MCE (se puede realizar mientras se carga el desfibrilador y retomando el MCE tras la desfibrilación). En el caso de observar signos de recuperación de la circulación espontánea (despertar, movimientos intencionados, aparición de curva arterial o aumento del EtCO2) se deberá considerar el detener el MCE, de cara a valorar el ritmo eléctrico y el pulso.
Se considerará dar descargas seguidas (en FV o TVSP) en el contexto de una parada presenciada (hasta tres descargas), teniendo un desfibrilador manual al alcance (por ejemplo, en una Unidad de Críticos).
La capnografía se utilizará para confirma la correcta colocación del TET, para valorar las compresiones torácicas y para monitorizar el aumento del CO2 exhalado.