1963 American Heart Association

En 1963 la Asociación Americana del Corazón (American Heart Association) bajo las siglas de AHA crea un comité de Reanimación Cardiopulmonar (RCP) con el objetivo de instaurar unas guías estandarizadas de actuación ante la parada cardiorrespiratoria: estas normas diez años después se extienden a todo el mundo. La AHA publica sus estándares en 1974, actualizándolos en 1986, 1992, 2000, 2005, 2010, 2015.
1989 European Resuscitation Council

En 1989 se crea El Consejo Europeo de Resucitación (European Resuscitation Council) bajo las siglas de ERC. Este consejo, inicialmente albergó a la Sociedad Europea de Cardiología y la Sociedad Europea de Medicina Intensiva entre otras entidades, con unos objetivos comunes a la AHA: crear unas guías de actuación ante la parada cardiocirculatoria y cerebral.
1992 Internacional Liasion Commmite on Resuscitation

En 1992 se crea un Comité Internacional de RCP bajo las siglas de ILCOR (Internacional Liasion Commmite on Resuscitation) con el objetivo principal de establecer unas guías comunes de actuación en la RCP basadas en la Evidencia Científica. Dicho Comité internacional queda inicialmente formado por las siguientes asociaciones:
- AHA (American Heart Association)
- ERC (European Resuscitation Council)
- Heart And Stroke Foundation of Canada
- Australian Resuscitation Council
- Resuscitation Councils of Southern Africa
- Council of Latin America for resuscitation
1997 Primeras recomendaciones
Las primeras recomendaciones del ILCOR se publican en 1997 en la revista Circulation ® las cuales establecen una serie de recomendaciones a varios niveles:
- Clase I (definitivamente útiles).
- Clase II (probablemente útiles).
- Clase III (IIb (posiblemente útiles).
- Clase IV (no concluyentes, posiblemente perjudiciales).
Se determinaron 3 recomendaciones consideradas como clase I (definitivamente útiles) en la Reanimación Cardiopulmonar en el adulto:
A/ RCP básica.
B/ Desfibrilación precoz para la FV/TVSP.
C/ Oxigenación / Ventilación pulmonar a través de un sistema de aislamiento de la vía aérea.


2000 Recomendaciones para Resucitación Cardiopulmonar
En el año 2000 la ERC, tras una serie de evaluaciones basadas en la evidencia científica realizadas por la AHA, junto a representantes del ILCOR, publica recomendaciones para la Resucitación Cardiopulmonar y la Atención Cardiovascular de Emergencias.
Los cambios más importantes fueron:
- La comprobación del pulso carotídeo no se instruirá a los reanimadores no sanitarios aunque se mantiene para el personal sanitario.
- En la respiración “boca-boca” el volumen de inspiración para adultos se incrementa a 700-1000 ml.
- Cuando la vía aérea no está protegida, la relación compresión: ventilación independientemente del número de reanimadores es de 15:2.
- En la obstrucción de la vía aérea, las palmadas en la espalda y las presiones abdominales (maniobra de Heimlich) sólo se recomendarán en caso de asfixia en el adulto consciente. En caso de obstrucción en víctima inconsciente se realizará compresiones torácicas.
2005 SVB y SVA en Adultos y pediatría
En noviembre de 2005 la ERC publica nuevas recomendaciones con relación al SVB y SVA en adultos, y en pediatría.
Las últimas normas optan por la “simplicidad” de la secuencia de acciones pues está demostrado que de esta forma la memorización y realización de estas técnicas por parte del personal sanitario y no sanitario es mucho más efectiva.
Los principales cambios en SVB en adultos son:
- Se tomará la decisión de iniciar la RCP si la víctima no responde y no respira “normalmente”.
- Para el MCE se instruirá a los reanimadores a colocar sus manos en el centro del pecho en lugar de utilizar más tiempo con el método de “el borde de las costillas”.
- Las ventilaciones de rescate se darán durante un segundo, en lugar de dos.
- La relación compresión:ventilación será ahora de 30:2 para todas las víctimas adultas en PCR. También se utilizará en niños cuando sean atendidos por un socorrista “lego” (principiante).
- En las víctimas adultas se comenzará directamente con las 30 compresiones torácicas una vez se corrobora el paro cardíaco, eliminándose por tanto las dos ventilaciones de rescate iniciales.
Los principales cambios en la desfibrilación externa automática (DEA) fueron:
- La recomendación de los programas de desfibrilación de acceso público (Public Access Desfibrillatión) en lugares en los que se espere una PCR.
- Se aplicará una única descarga con desfibrilación (de al menos 150 julios bifásicos o 360 monofásicos) seguida por dos minutos de RCP sin comprobar si ha cesado la FV o si hay signos de vida o pulso.
Los principales cambios en SV pediátrico fueron:
- Los reanimados —lego— (principiantes) o en solitario que presencien o atiendan una parada cardíaca pediátrica utilizarán una relación: compresión de 30:2, comenzando con 5 ventilaciones de rescate.
- En niños hasta la pubertad se utilizará la relación compresión:ventilación de 15:2.
- En los niños menores de 1 año la técnica de compresión cardíaca no ha sufrido cambios: compresión con dos dedos para un único reanimador, y con los dos pulgares y las manos abarcando el tórax en el caso de dos reanimadores.
- Se podrá utilizar el DEA en niños mayores de un año de edad. En niños entre 1 y 8 años se recomienda utilizar atenuadores de energía liberada.
- En la obstrucción de la vía aérea en un niño inconsciente se realizarán 5 ventilaciones de rescate; en el caso de no existir respuesta se procederá al MCE, sin evaluación de la circulación.
2010 nuevas Guías para la Resucitación Cardiopulmonar
En 2010 se publican nuevas Guías para la Resucitación Cardiopulmonar del Consejo Europeo de Resucitación
Con relación al Soporte Vital Básico se destaca:
- Los operadores de los teléfonos de emergencias deberán ser entrenados para interrogar a las personas que llaman, con protocolos estrictos para obtener información. Esta información debería centrarse en el reconocimiento de la ausencia de respuesta y la calidad de la respiración. En combinación con la ausencia de respuesta, la ausencia de respiración o cualquier anomalía de la respiración deberían activar un protocolo del operador para la sospecha de parada cardiaca. Se enfatiza la importancia de las boqueadas o “gasping” como signo de parada cardíaca.
- Todos los reanimadores, entrenados o no, deberán proporcionar compresiones torácicas a las víctimas de parada cardíaca. Sigue siendo esencial hacer especial énfasis en aplicar compresiones torácicas de alta calidad. El objetivo debería ser comprimir hasta una profundidad de al menos 5 cm y a una frecuencia de al menos 100 compresiones/min, permitir el retroceso completo del tórax, y reducir al máximo las interrupciones de las compresiones torácicas. Los reanimadores entrenados deberían también proporcionar ventilaciones con una relación compresiones-ventilaciones (CV) de 30:2. Para los reanimadores no entrenados, se fomenta la RCP-con-sólo-compresiones-torácicas guiada por teléfono.
- Los dispositivos con mensajes interactivos durante la RCP permitirán a los reanimadores una retroalimentación inmediata, y se anima a su utilización. Los datos almacenados en los equipos de resucitación se pueden utilizar para supervisar y mejorar la calidad de la realización de la RCP y proporcionar información a los reanimadores profesionales durante las sesiones de revisión.
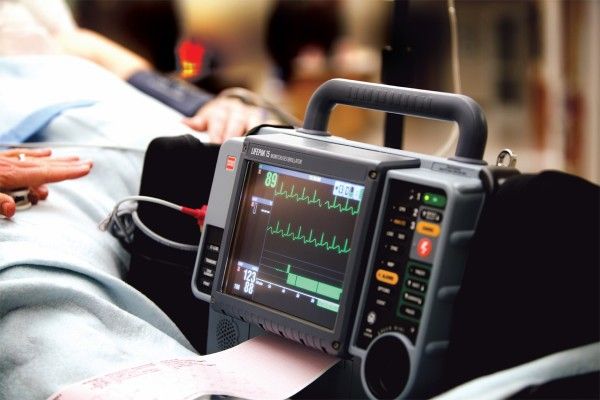
Terapias eléctricas: desfibriladores externos automáticos
- Se destaca a lo largo de estas guías la importancia de la realización temprana de compresiones torácicas sin interrupciones.
- Mucho mayor énfasis en minimizar la duración de las pausas antes y después de los descargas; se recomienda continuar las compresiones torácicas durante la carga del desfibrilador.
- Se destaca también la reanudación inmediata de las compresiones torácicas tras la desfibrilación; junto con la continuación de las compresiones durante la carga del desfibrilador, la descarga de la desfibrilación se debería conseguir con una interrupción de las compresiones de no más de 5 segundos.
- La seguridad del reanimador sigue siendo fundamental, pero en estas guías se reconoce que el riesgo de daño de un desfibrilador es muy pequeño, sobre todo si el reanimador utiliza guantes. La atención se centra ahora en una rápida comprobación de seguridad para minimizar la pausa pre-descarga.
- Cuando se trata de una parada cardiaca fuera del hospital, el personal de los servicios de emergencias médicas (SEM) debería proporcionar RCP de calidad, mientras se dispone de un desfibrilador, se coloca y se carga, pero ya no se recomienda la realización de forma rutinaria de un período previo de RCP (por ejemplo, dos o tres minutos) antes del análisis del ritmo cardiaco y la descarga. Para algunos SEM que ya han implementado completamente un período pre-determinado de compresiones torácicas antes de la desfibrilación a sus pautas de actuación, dada la falta de datos convincentes que apoyen o rechacen esta estrategia, es razonable que continúen con esta práctica.
- Se estimula un mayor desarrollo de los programas de DEA – es necesario un mayor despliegue de los DEA tanto en áreas públicas como residenciales.

2015 Actualización de las recomendaciones
En 2015 la European Resuscitation Council actualiza las recomendaciones ─basadas en la evidencia científica─ de Soporte Vital Básico y Avanzado en niños y adultos, y desfibrilación externa semiautomatizada.
Se destaca la importancia de las interacciones/coordinación entre el operador telefónico del servicio de emergencias médicas, el testigo que realiza la RCP y el despliegue a tiempo de un desfibrilador externo automatizado (DEA) en pro de mejorar la supervivencia de una parada cardiaca extrahospitalaria.
El operador telefónico de emergencias médicas juega un papel importante en el diagnóstico precoz de la parada cardiaca, la realización de RCP con ayuda telefónica (conocida también como RCP telefónica), y la localización y disponibilidad de un DEA.
El testigo formado y capacitado debería valorar a la víctima del colapso rápidamente para determinar si no responde y no respira normalmente y luego alertar inmediatamente a los servicios de emergencias.
La víctima que no responde y no respira normalmente está en parada cardiaca y requiere RCP. Los testigos y los operadores telefónicos de emergencias médicas deberían sospechar una parada cardiaca en cualquier paciente que presente convulsiones y valorar cuidadosamente si la víctima respira normalmente.
Los que realizan la RCP deberían dar compresiones torácicas en todas las víctimas de parada cardiaca. Los que estén formados y sean capaces de hacer respiraciones de rescate deberían realizar compresiones torácicas y respiraciones de rescate combinadas.
La RCP de alta calidad sigue siendo esencial para mejorar los resultados. Los que realizan RCP deberían asegurar:
- compresiones torácicas de profundidad adecuada (aproximadamente 5 cm pero no más de 6 cm en el adulto medio)
- con una frecuencia de 100-120 compresiones por minuto.
- Permitir que el tórax se re expanda completamente tras cada compresión y minimizar las interrupciones en las compresiones.
- Cuando se administren respiraciones de rescate/ventilaciones, emplear aproximadamente 1 segundo para insuflar el tórax con un volumen suficiente para asegurar que el tórax se eleve visiblemente.
- La relación de compresiones torácicas y ventilaciones sigue siendo 30:2.
- No interrumpir las compresiones torácicas durante más de 10 segundos para administrar ventilaciones.
Desfibrilación externa automatizada (DEA) desfibrilación externa semiautomática (DESA)
Objetivo: conseguir un DESA lo antes posible en la RCP extrahospitalaria.
La desfibrilación en los 3-5 primeros minutos del colapso puede producir tasas de supervivencia de hasta el 70%.
Se deberían implementar activamente programas de acceso público a DEA en los espacios públicos que tengan una alta afluencia de personas.
Un cuerpo extraño que produce obstrucción completa de la vía aérea es una emergencia médica y requiere tratamiento inmediato con golpes en la espalda y, si eso no consigue aliviar la obstrucción, con compresiones abdominales. Si la víctima pierde la conciencia, debería comenzarse inmediatamente RCP mientras se solicita ayuda.









En los últimos , ha habido un interés creciente en los temas de RCP, reconocerte el contenido constructivo de este articulo, tú siempre en la brecha.
Un abrazo
Susi